A ministra da Saúde, Nísia Trindade, informou que o Brasil está no nível 1 de emergência para a mpox, sem detecção da nova variante 1B no país. Esta cepa, mais transmissível e com potencial para casos mais graves — com possibilidade de óbito –, gerou preocupação global após a OMS declarar uma emergência de saúde global devido ao surto na África. Entenda mais sobre a nova variante e a posição do Brasil em relação à emergência global.
A Organização Mundial da Saúde (OMS) declarou recentemente uma nova emergência de saúde relacionada à mpox ou varíola dos macacos (anteriormente conhecida como monkeypox, agora com este novo termo). O anúncio se deve a um aumento de casos e à maior letalidade da nova cepa Clade 1b, especialmente em regiões da África.
Essa variante é até 10 vezes mais letal que a anterior, levando a preocupações sobre a rápida disseminação global. A OMS intensificou os esforços para produção de vacinas e pediu colaboração internacional para conter o surto. Medidas urgentes estão sendo adotadas para controlar a doença.
Embora a mpox tenha sido historicamente prevalente em regiões da África, a recente disseminação para outros continentes levantou preocupações globais. Apesar deste surto estar sendo monitorado de perto, a OMS recomenda medidas de prevenção e controle, como o isolamento de casos suspeitos e a vacinação em populações de risco.
A mpox é conhecida no Congo há mais de 10 anos. Nos últimos dois anos, os casos explodiram e extrapolaram todos os recordes. Isso é algo que deve preocupar a todos, e, por isso, declaramos a doença como emergência internacional, perigo global. Este é o nosso mais alto nível de atenção.
A cepa Clade 1b da mpox, essa nova variante do vírus, apresenta diferenças em comparação com a cepa Clade 2, mais antiga. Em termos de características genéticas, a Clade 1b exibe variações em relação à Clade 2, o que pode influenciar seu comportamento epidemiológico e suas propriedades virais. A taxa de transmissão da Clade 1b pode variar em relação à Clade 2 — inclusive sendo considerada mais contagiosa e mais letal –, além de poder haver diferenças na gravidade dos sintomas entre essas cepas.
Enquanto a Clade 2 tem um histórico bem documentado de surtos, com sintomas como febre, erupções cutâneas e linfadenopatia, a Clade 1b pode apresentar uma gravidade diferente desses sintomas. As diferenças genéticas também podem afetar a eficácia dos tratamentos disponíveis, embora os dados sobre a resposta da Clade 1b aos tratamentos ainda estejam sendo coletados.
A comunidade científica já vinha alertando sobre os riscos da doença desde abril de 2024. Na época, um estudo indicou que 29% dos casos registrados envolviam pessoas que trabalhavam na indústria do sexo, o que pode explicar a rápida disseminação da doença na região de mineração de ouro, onde há uma grande presença desses atuantes.
No entanto, ainda não está claro como a transmissão ocorre exatamente: se através de fluidos corporais ou apenas pelo contato com a pele. Por isso, Maria Van Kerkhove, responsável pela resposta da OMS a emergências sanitárias, enfatizou a necessidade de mais pesquisas sobre o assunto.
Casos no Brasil
O estado de São Paulo registrou, nos primeiros sete meses de 2024, pelo menos 315 casos confirmados de mpox, conforme o último boletim de monitoramento da Secretaria Estadual da Saúde (SES). Esse número representa um aumento de 257% em relação ao mesmo período de 2023, quando foram contabilizados 88 casos da doença.
Apesar do crescimento em relação ao ano passado, os casos de 2024 estão significativamente abaixo dos números de 2022, quando o estado registrou 4.129 casos ao longo do ano. O Centro de Informações Estratégicas em Vigilância em Saúde (CIEVS) do governo estadual, atualizado em 16 de agosto, reportou um total de 4.813 casos confirmados e 3 óbitos desde o início da epidemia.
No Brasil, o Ministério da Saúde informou que, em 2024, foram notificados 709 casos confirmados ou prováveis de mpox, um número consideravelmente menor do que os mais de 10 mil casos registrados em 2022, durante o pico da primeira emergência da doença no país. Desde 2022, foram registrados 16 óbitos, com o mais recente ocorrendo em abril de 2023. Ontem, 15 de agosto, a ministra da Saúde, Nísia Trindade, anunciou à imprensa a criação do Centro de Operações de Emergência em Saúde (COE) para coordenar especificamente as ações de resposta à mpox.
Relembre o que é a mpox
Em 2022 o Showmetech preparou um conteúdo em texto e vídeo sobre, a conhecida na época, monkeypox. Vamos dar uma olhada novamente (lembrando que essas informações referem-se à cepa Clade 2, que podem ter características semelhantes à cepa atual, Clade 1b):
Sintomas
A mpox tem um período de incubação que varia entre 6 a 13 dias, com possíveis variações de 5 a 21 dias. A infecção pode ocorrer em duas fases. A primeira fase, conhecida como “fase de invasão”, dura cerca de 5 dias e pode apresentar os seguintes sintomas:
Astenia intensa (fraqueza)
Febre
Calafrios
Cefaleia (dor de cabeça)
Dor nas costas
Exaustão
Linfonodomegalia (inchaço dos linfonodos)
Dor lombar
Mialgia (dor muscular)
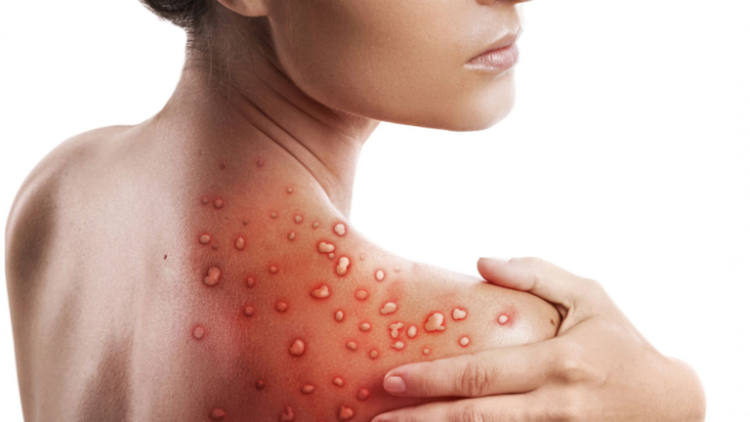
A linfonodomegalia é um sintoma distintivo da mpox em comparação com outras doenças similares, podendo ocorrer em locais como os linfonodos submandibulares, sublinguais e cervicais.
Após 1 a 3 dias do início da febre, surgem lesões na pele, que geralmente se concentram no rosto e extremidades, como palmas das mãos e plantas dos pés. As lesões também podem afetar a mucosa oral, genitais e conjuntivas, bem como a córnea, sendo que as áreas mais afetadas são as primeiras citadas, enquanto as menos afetadas são as últimas.
A mpox é autolimitada, com o período de manifestações e recuperação ocorrendo geralmente entre 2 a 4 semanas. Complicações podem incluir infecções bacterianas secundárias, doenças gastrointestinais e respiratórias, além de ceratite. Casos graves, como encefalite, também foram relatados. Crianças e gestantes são os grupos mais suscetíveis a formas graves e piores desfechos.
Historicamente, a taxa de mortalidade geral da mpox varia entre 0 a 11%, com maior incidência em crianças pequenas. Dados mais recentes indicam uma taxa de mortalidade geral entre 3% a 6%.
Como acontece o contágio ou transmissão
Apesar do nome sugerir que os macacos são a origem da doença, o vírus da varíola do macaco tem a origem mais provável é em roedores silvestres. A transmissão para humanos ocorre principalmente por meio de fluidos corporais, contato direto com sangue, lesões na pele ou mucosas de animais infectados. Outros possíveis meios de transmissão incluem a ingestão de carnes mal cozidas ou produtos derivados de animais contaminados.
A transmissão entre humanos acontece através do contato direto com lesões na pele, secreções respiratórias ou objetos recentemente contaminados. A transmissão por gotículas ocorre em casos de contato prolongado, sendo o risco maior em contatos próximos e entre profissionais da saúde. Pesquisas indicam que a varíola do macaco é menos transmissível do que a varíola.
Prevenção e tratamento: existe vacina?
A prevenção da mpox pode ser realizada através de práticas básicas de higiene, como lavar as mãos frequentemente, evitar contato com animais silvestres ou doentes e evitar contato com pessoas que estejam apresentando sintomas da doença. A administração da vacina contra a varíola humana dentro de quatro dias após a suspeita de infecção pode proporcionar cerca de 85% de proteção contra a varíola do macaco.
O tratamento da mpox é focado na minimização dos sintomas e na prevenção de possíveis complicações durante o período da infecção. É importante notar que, devido à erradicação da varíola nos anos 80, a vacina contra a varíola humana pode ser escassa atualmente. Com o aumento dos casos, é possível que haja campanhas de vacinação em locais mais afetados ou até mesmo em nível mundial.
Showmetec